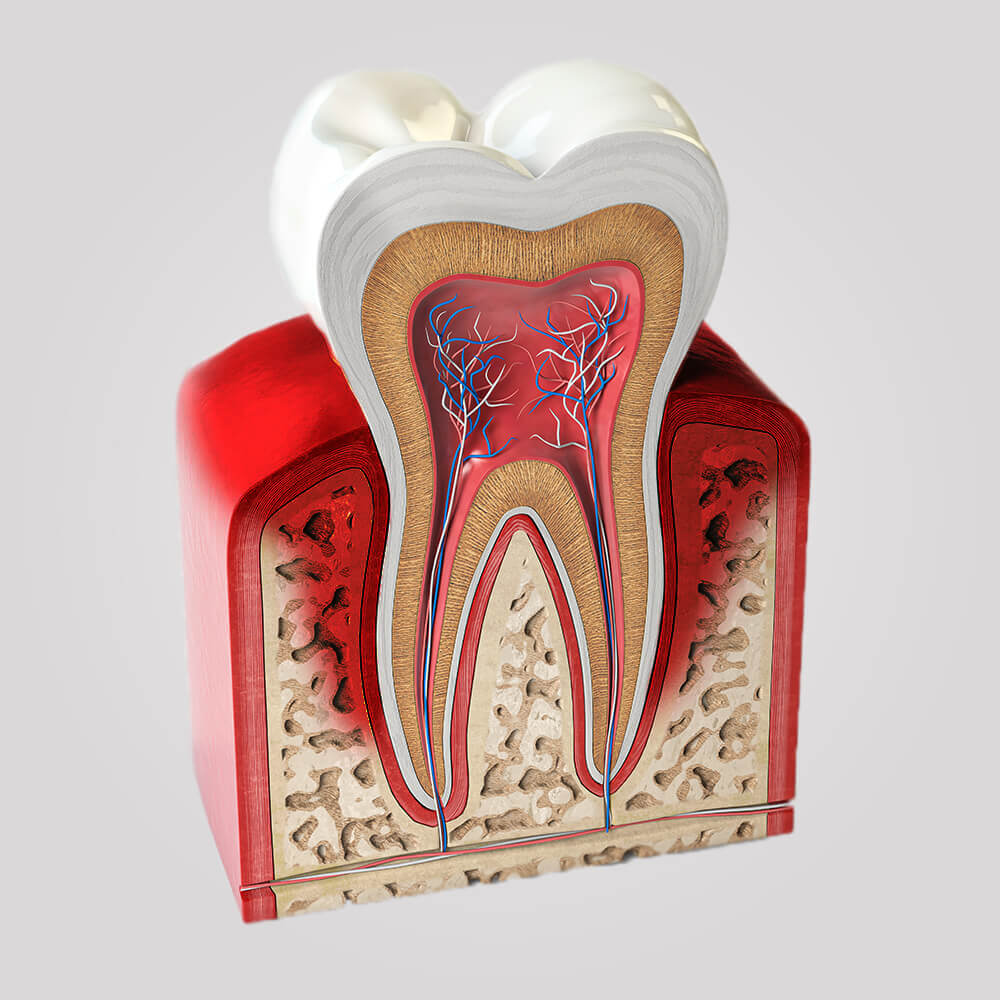
Unter Parodontitis versteht man den Knochenabbau um den Zahn herum. Jeder Parodontitis geht immer eine chronische Zahnfleischentzündung – eine Gingivitis – voraus. Bakterien in Form von Zahnbelägen (Plaque) verursachen diese Erkrankung. Ihre Entstehung wird durch verschiedene Faktoren begünstigt – Rauchen, mangelhafte Mundhygiene, bakterielle Infektionen und das Vorliegen einer individuellen genetischen Entzündungsneigung.
Eine Parodontits kann allerdings auch eine Reaktion auf Metalle und auf bestehende Nährstoffdefizite darstellen, oder durch eine vorliegende chronische Entzündung verursacht werden. Diese Einflussfaktoren führen dazu, dass das lokale Immunsystem am Zahnhalteapparat geschwächt wird und somit die Keime, die eine Parodontitis auslösen und unterhalten, nicht adäquat vom Immunsystem bekämpft werden können.
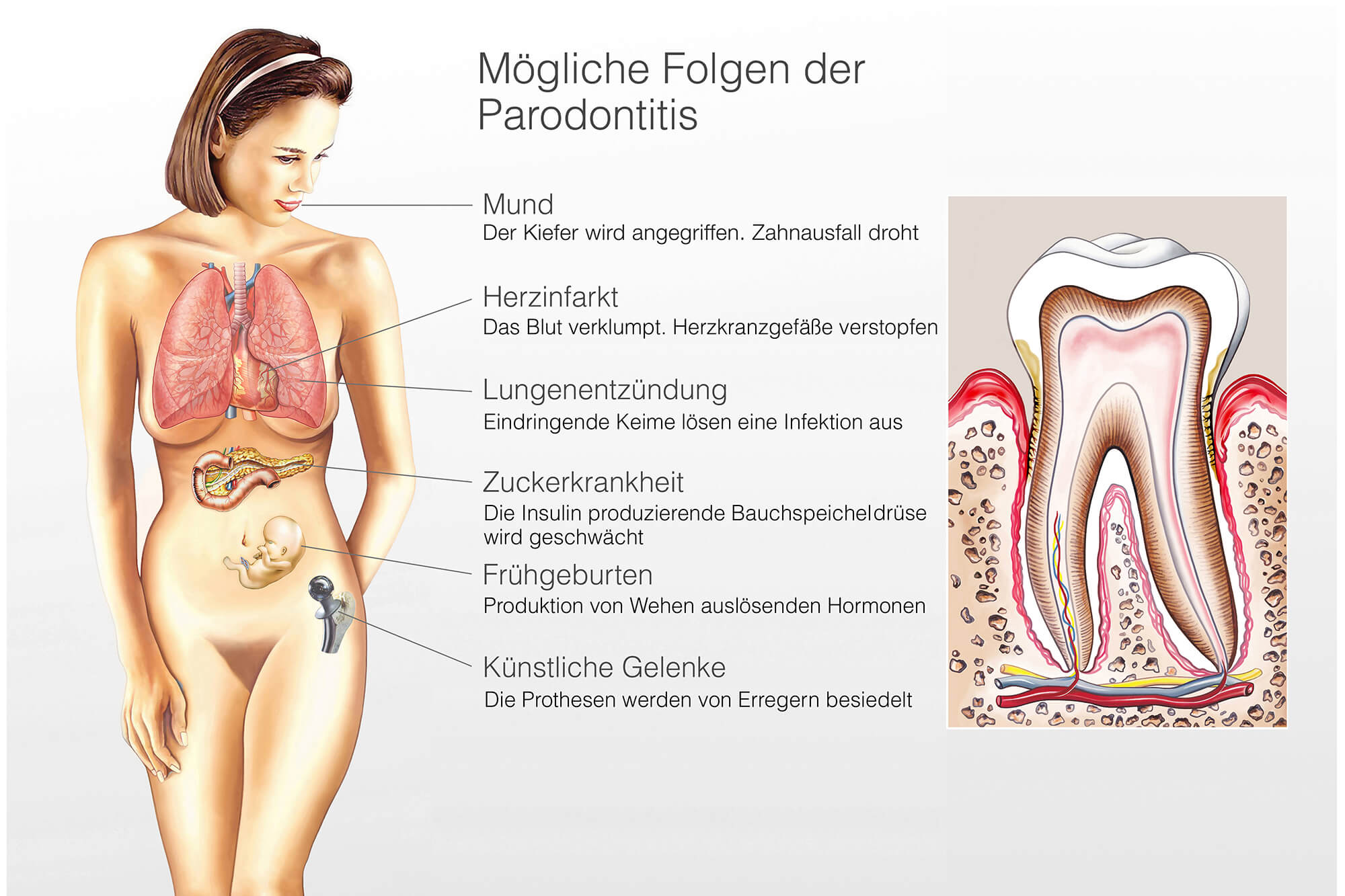
Parodontitis und allgemeine Erkrankungen
Allgemeinerkrankung
Ein weiterer Zusammenhang besteht darin, dass parodontale Erkrankungen (Parodontitis) im gleichen Maße wie Diabetes mellitus, als Risikofaktor (chronische Entzündung) für folgende Allgemeinerkrankungen anzusehen sind:
- Herzinfarkt
- Schlaganfall
- Bluthochdruck
- Hyperlipidämie (Blutfett)
- Übergewicht
Gingivitis & Parodontitis während der Schwangerschaft
Die Behandlung und Nachsorge von Zahnfleischentzündungen (Gingivitis) oder bereits entwickelten Zahnhalteapperatentzündungen (Parodontitis) während der Schwangerschaft haben den gleichen wichtigen Stellenwert wie die Kariesprophylaxe und deren Vermeidung der Kariesbakterienübertragung auf das zu erwartende Neugeborene.
Durch die enormen Hormonänderungen während der Schwangerschaft kommt es zu einer erhöhten Entzündungsneigung des Zahnfleischs. Wenn dieses nicht regelmäßig kontrolliert wird, besteht die Gefahr eine Parodontitis zu entwickeln. Der Spruch aus dem Volksmund „Ein Zahn pro Kind“ muss nicht sein. Daher ist jeweils vor, während und nach der Schwangerschaft eine professionelle Zahnreinigung (PZR) dringend angeraten.
Diabetes mellitus
Es besteht nach aktuellem Stand der Wissenschaft kein Zweifel mehr an einem Zusammenhang zwischen Parodontitis und Diabetes mellitus (Zuckerkrankheit). Somit haben Diabetiker ein dreifach erhöhtes Risiko an einer Parodontitis zu erkranken. Gelichzeitig wird die Parodontitis-Therapie bei gleichzeitigem Vorliegen eines Diabetes erschwert. Umgekehrt erschwert das Vorhandensein einer schweren Parodontitis die Einstellung des Blutzuckers und erhöht somit das Risiko einen Diabetes mellitus zu entwickeln.
Diagnostik der Parodontitis
- Erhebung und Screening des individuellen Parodontitis-Status (PSI)
- Parodontitis-Risiko Test (MMP-8 Test)
- Bakterien-Gentest
- Prüfung der Entzündungsneigung
- Umweltzahnmedizinische Diagnoseverfahren (Materialunverträglichkeit)
Parodontitis-Therapie in unserer Praxis
Wir behandeln die Parodontitis minimalinvasiv unter möglicher Vermeidung von chirurgischen Maßnahmen. Grundsätzlich werden harte und weiche Beläge und Konkremente aus den tiefen Zahnfleischtaschen entfernt. Dies ist heute mit neuen Anästhesieverfahren schmerzfrei möglich. Zur Regenerierung des Gewebes bzw. um dieses in entzündungsfreien Zustand halten zu können, kommen bei Bedarf ergänzende naturheilkundliche Verfahren wie Ozon, Supplemete (Vitmain D3) und Rezinus-Öle zum Einsatz.